Цитата(Lapin @ 6.07.2025 - 18:32)
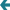
Прикрепляю результаты анализов по витамину В12 и цистатину С с расчётом клубочковой фильтрациии. Уровень гомоцистеина был измерен раньше (в апреле), когда я сдавал аминокислоты в моче и крови. Истинного дефицита В12 явно нет, гомоцистеин в референсе, цистатин С тоже. Клубочковая фильтрация даже выше, чем Вы ранее прикидывали по креатитнину (но всё равно в той же категории С2 - незначительно сниженная).
Так что причины повышения ММА видимо "иные".
Скорость клубочковой фильтрации в пределах 83 мл/мин - формально это пограничное значение, соответствующее G2 стадии по классификации ХБП. Однако при отсутствии других признаков поражения почек (альбуминурия, изменения по УЗИ, нарушения электролитного баланса и т.д.), снижение СКФ может быть вариантом нормы, особенно у астеничных пациентов. Тем не менее, при
стойком снижении СКФ более 3 месяцев это может рассматриваться как один из критериев ХБП, пусть и без явных клинических последствий на данный момент. Пограничная СКФ может вносить свой небольшой вклад в пограничное повышение ММА сама по себе.
ММА на верхней границе нормы, как уже писал, может указывать на замедление метаболизма жирных кислот на уровне митохондрий. Повышение ММА чаще всего ассоциировано с дефицитом витамина B12 или начальной почечной недостаточностью. Однако B12 - 302 пг/мл - в пределах нормы, но в нижнем квартиле (значения 400-500 пг/мл и выше предпочтительны для исключения функционального дефицита), гомоцистеин - понижен (2.11 мкмоль/л), что делает чистый B12-дефицит маловероятным. Субериновая кислота - также на верхней границе нормы. В совокупности это делает митохондриальную перегрузку или начальные нарушения β-окисления жирных кислот более правдоподобной причиной, чем B12-дефицит или почечная причина.
Хотя общий уровень B12 в пределах нормы, при наличии повышенного ММА и сниженного гомоцистеина
функциональный дефицит В12 (на клеточном уровне) не может быть полностью исключён - особенно при существующем субклиническом гипотиреозе (хотя и под ?) или признаках митохондриального стресса. При субклиническом гипотиреозе возможна гипергомоцистеинемия, но он понижен, что делает гипотиреоз менее вероятным или свидетельствует о переотключении метаболических путей.
При подозрении на митохондриальную перегрузку и нарушения β-окисления (на что указывает субериновая кислота) глутатион может быть истощён. В этом случае приём N-ацетилцистеина (NAC) выглядит логичным, но требует осторожности из-за низкого уровня гомоцистеина. Это полезно - если гомоцистеин повышен. Однако, NAC снижает концентрацию гомоцистеина, что нежелательно при его исходно низком уровне, так как может ухудшить метилирование. Альтернатива -
таурин (500-1000 мг/сут), который поддерживает митохондриальную функцию и снижает воспаление, не влияя значительно на гомоцистеин.
В данной ситуации,
проба на функциональный дефицит витамина B12 обоснована и целесообразна. Хотя гомоцистеин - низкий, но это не исключает B12-дефицит. Возможно, гомоцистеиновый путь вытеснен на фоне клеточной перегрузки и сниженного метилирования. Низкий гомоцистеин может быть следствием низкой метионин-синтетазной активности, а не признаком избытка B12. В качестве диагностики - Метилкобаламин (В12) по 1000 мкг ежедневно 5-7 дней, затем через день до 2 недель. Через 2 недели после курса повторить анализ ММА и субериновой кислоты в моче (желательно в той же лаборатории) и желательно уровень гомоцистеина. Даже если дефицита нет - короткий курс метилкобаламина безопасен. Если дефицит есть - пропустить его хуже, чем провести пробу и уточнить диагноз.
После уточнения, можно обсудить с врачами терапию, поддерживающую митохондриальную функцию (карнитин, убихинон, рибофлавин, НАД и т.д. ) с повторным контролем метаболитов в динамике.
UPD. Если продолжаете принимать LoLa, то применение SAMe (S-аденозилметионин/Гептрал), конечно после диагностического теста на функциональный дефицит В12 и его устранение - может дать прямую поддержку метилирования и защиту митохондрий, но это дорогой вариант.
При повторной сдаче анализов желательно также проверить глутатион (в восстановленной форме, если доступно) - чтобы подтвердить или опровергнуть истощение антиоксидантной системы.
Цитата(Дельта @ 6.07.2025 - 22:44)
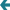
но вот метаболиты которые вообще должны быть нулевые говорят о нарушении метаболизма изолейцина (гиповолемия или метилималоновая ацидурия )
У Lapin в анализе мочи присутствуют две аминокислоты, у которых в референсе указано -
в норме не определяется , а именно: 3,4 гидроксибутират (ГМК) и 2-метилацетоацетат. Присутствие этих двух соединений, которые в норме не должны обнаруживаться в моче, указывает на возможные нарушения метаболизма, скорее всего, связанные с наследственными или приобретёнными метаболическими расстройствами.
Повышенный уровень 3,4 дигидроксибутирата (3,4-ДГБ) в моче может указывать на нарушения в окислении жирных кислот. Некоторые витамины, такие как витамин В12 и фолиевая кислота, играют роль в метаболизме, и их дефицит также может приводить к повышению уровня 3,4-ДГБ в моче. Также повышенный уровень 3,4-ДГБ может быть связан с заболеваниями печени, нарушающими метаболизм кетоновых тел, или почек, влияющих на их экскрецию. В отличие от 3-гидроксибутирата (основного кетонового тела), 3,4-ДГБ чаще ассоциируется с редкими метаболическими расстройствами, такими как дефекты β-окисления жирных кислот или нарушения в метаболизме пропионовой кислоты.
А вот с 2-метилацетоацетатом интересно - он действительно является промежуточным продуктом катаболизма изолейцина - одной из аминокислот с разветвлённой цепью (BCAA). Его присутствие в моче указывает на нарушения в метаболизме разветвлённых аминокислот, чаще всего связанные с наследственными ферментопатиями, такими как дефицит β-кетотиолазы или другие ацидурии. Его присутствие может указывать на нарушения метаболизма разветвлённых аминокислот, такие как β-кетотиолазная недостаточность, метилмалоновая ацидурия или пропионовая ацидемия, а также другие метаболические расстройства.
Совместное присутствие этих двух метаболитов в моче может указывать на системное нарушение метаболизма, которое затрагивает как аминокислоты, так и жирные кислоты или кетоновые тела.
Маловероятно, что это дефицит β-кетотиолазы (β-кетотиолазная недостаточность), так как этот дефект приводит к накоплению 2-метилацетоацетата (+), 2-метил-3-гидроксибутирата (-) и тиглилглицина (-) в моче. β-кетотиолазная недостаточность проявляется остро в детстве, поэтому маловероятна у взрослого без анамнеза острых метаболических кризов.
Пропионовая ацидемия, так же сомнительна. Она возникает из-за дефицита пропионил-КоА-карбоксилазы. Это приводит к накоплению метаболитов, включая 3-гидроксипропионовую кислоту, метилцитрат и, в некоторых случаях, 3,4-ДГБ (из-за вторичных нарушений в метаболизме жирных кислот). Хотя и может приводить к таким клиническим проявлениям, как метаболический ацидоз, гипераммониемия, неврологические симптомы.
Метилмалоновая ацидурия остается наиболее вероятным кандидатом, хотя уровен ММА вызывает некоторый скепсис, однако возможность мозаичных форм метилмалоновой ацидурии, особенно с частичным ферментным дефектом, упомянуть стоит.
Некоторые дефекты β-окисления жирных кислот, такие как дефицит короткоцепочечной ацил-КоА-дегидрогеназы (SCAD) или дефицит среднецепочечной ацил-КоА-дегидрогеназы (MCAD), могут приводить к накоплению необычных метаболитов, включая 3,4-ДГБ, особенно в условиях метаболического стресса, а 2-метилацетоацетат может накапливаться вторично из-за нарушений в метаболизме изолейцина, связанного с общим метаболическим дисбалансом.
Нарушения метаболизма биотина/вит В7 (например, дефицит голокарбоксилазы или биотинидазы) могут влиять на метаболизм аминокислот и жирных кислот, что приводит к накоплению 3,4-ДГБ и 2-метилацетоацетата.
Все же, более реальной причина видится в заболевании печени или почек или их сочетание. Нарушение функции печени может влиять на метаболизм кетоновых тел и аминокислот, а дисфункция почек может изменять экскрецию метаболитов. Хотя, для расстановки точек, вероятно, может понадобиться генетическое тестирование - подтверждение мутаций в генах, связанных с ацидуриями или дефектами β-окисления.
Мнение не заменяет консультацию врача. Представленный разбор носит информационный и ориентировочный характер.